گروه های خونی
1399/08/27
ارسال شده توسط تریتا آکادمی
4.76k بازدید
فهرست مطالب
Toggleدر سال ۱۹۰۱ میلادی کارل لندشتاینر، ایمونولوژیست اتریشی برای نخستین بار، وجود آنتیژنهای گروه خونی
بر روی گلبولهای قرمز و نیز آنتیبادیهایی علیه همان آنتیژنها را در سرم انسان ثابت نمود.
ندشتاینر، ابتدا گلبولهای قرمز را از سرم جدا کرد و سپس به مطالعه نتایج حاصل از مخلوط کردن سرم و گلبولهای قرمز افراد مختلف پرداخت.
وی دریافت که سرم بعضی از افراد قادر به آگلوتینه کردن گلبولهای قرمز برخی دیگر از افراد میباشد، اما
بر روی گلبولهای قرمز همه افراد مؤثر نیست.
اهمیت گروه خونی؟
اهمیت تشخیص گروه های خونی در انتقال خون و اریتروبلاستوز جنینی که منجر به سقط جنین می شود است. همه گروه های خونی با هم ناسازگار نیستند.
مخلوط کردن گروه های خونی ناسازگار منجر به آگلوتینه (کپه کپه) شدن خون میانجامد که
در صورتی که خون ناسازگار به شخصی تزریق شود بسیار خطرناک و کشنده است.
روش تقسیمبندی گروه خونی بر پایه وجود یا عدم وجود آنتیژنهای موروثی خاصی روی سطح گلبولهای قرمز خون است.
بر اساس مهمترین تقسیمبندی گروه خون انسانها دارای دو گروه خونی اصلی و فرعی می باشد.
گروه خونی اصلی شامل:
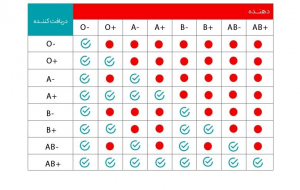
1– سیستم ABO که بر مبنای آن هر فرد در چهار دسته AB ,B ،A و O قرار می گیرد.
2– سیستم RHکه بر اساس این تقسیم بندی فرد به گروههای مثبت و منفی تقسیم میشود.
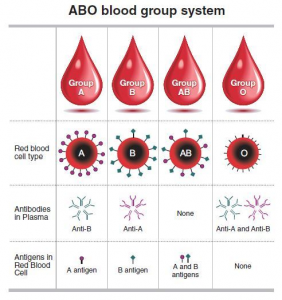
گروه خون ABO:
در سطح خارجی گلبولهای قرمز افراد دو نوع آنتی ژن از جنس اولیگوساکارید و یا کربوهیدرات وجود دارد که به نامهای A و B معروف هستند.
آنتی ژن های ABO در غشاء RBC، در غشاء سایر سلول ها، در سلولهای بافتی و در ترشحات و پلاسما وجود دارد.
پلاکت ها این آنتی ژن ها را هم خودشان تولید می کنند و هم از پلاسما جذب می کنند.
لنفوسیت ها آنتی ژن های ABO را از پلاسما جذب می کنند.
وجود آنتی ژن های ABO در سطح گرانولوسیت ها ثابت نشده است.
آنتی ژن های ABO از نظر ایمنی زایی از جمله قویترین آنتی ژن ها است به نحوی که
حتی تزریق 1 سی سی خون ناسازگار منجر به واکنش های شدید همولیتیک می شود.
از نظر ژنتیک آنتی ژن های سیستم ABO به صورت اتوزوم غالب به ارث می رسد،
ژن کد کننده آنتی ژن A و آنتی ژن B بر روی بازوی بلند کروموزوم 9 قرار دارد و
ژن کد کننده آنتی ژن H در این سیستم بر روی کروموزوم 19 قرار دارد.
جایگاه ژنی آنتی ژنهای A و B با جایگاه آنزیم آدنیلات کیناز در ارتباط است.
جایگاه ژنی H نزدیک به ژن لوئیس و ژن مترشحه است.
ژن های A و B بسیار نزدیک به هم هستند و از نظر ساختمانی تفاوت کمتری با هم دارند تنها تفاوت آنها در کدون کد کننده 4 اسید آمینه است.
مهمترین اسید آمینه متفاوت در آنزیم کد کننده ی A و B اسید آمینه 268 است.
آنتی ژن A و آنتی ژن B برای تولید شدن حتما نیاز به آنتی ژن H دارند .
برخی افراد آنتی ژن نوع A و برخی نوع B ، برخی هر دو آنتی ژن A و B را دارا هستند و
برخی هیچ یک از آنتی ژنها را ندارند این افراد را به ترتیب در گروه های خونی AB ، B ، A و O قرار میدهند.
بیان آنتی ژنهای گروه های خونی تحت کنترل ژن های خاصی است و توارث آنها از قوانین ساده مندل تبعیت میکند.
برای هر سیستم گروه خونی ، تعداد متغیری از آلل های مختلف وجود دارد.
آلل ها به نوبه خود تعداد متغیری از آنتی ژن های غشایی گلبول قرمز را کنترل مینمایند.
حیوانات سالم علاوه بر داشتن آنتی ژن های گروههای خونی بر سطح خود ممکن است واجد آنتی بادی های سرمی بر علیه آنتی ژن های گروه خونی که خود فاقد آنها نیز هستند، باشند.
مثلا افرادی که گروه خونی آن ها فاقد آنتی ژن A است، در سرم خود آنتی بادی بر ضد آنتی ژن A دارند.
تصور میشود این آنتی بادیهای طبیعی حاصل برخورد با گلبولهای قرمز گروه A نبوده بلکه متعاقب تماس با آنتی ژن های مشابهی هستند که در طبیعت به وفور یافت میشوند.
هر انسانی بهطور طبیعی یکی از این چهار گروه خونی را دارد.
مثلاً فردی با گروه خونی A آنتیژن A را بر روی گلبول های قرمز خونش بروز میدهد و
علیه سایر پادتنهای گروههای خونی (B) در بدنش پادتن(آنتیبادی) ساخته میشود.
فردی با گروه خونی B آنتیژن B را دارد. و در پلاسمای خود آنتی بادی A را دارد.
فردی با گروه خونی AB هر دو آنتیژن A و B را دارد و در پلاسمای هیچ کدام از آنتی بادی های A و B وجود ندارند.
فردی با گروه خونی O هیچکدام از دو آنتیژن را ندارد و علیه هر دوی آنها در بدنش پادتن ساخته میشود.
وهمچنین به گفته محققان گروه خونیO منفی به علت گلبولهای قوی از انتقال ویروس به بدن جلوگیری میکند و از گروه خونی کم یاب درجهان هست و بیشترین افراد در جهان دارای گروه خونی O مثبت میباشند.
نحوه سنتز آنتی ژن های سیستم ABO:
برای سنتز آنتی ژن های ABO نیاز به ساختمان پایه یا آنتی ژن پایه است که همان آنتی ژن H می باشد.
آنتی ژن پایه به 2 صورت آنتی ژن پایه نوع 1 و 2 وجود دارد، در نوع 1 گالاکتوز انتهایی با پیوند 1-3 با ان استیل گلوکز آمین در ارتباط است و در ساختاز نوع 2 نوع پیوند 1-4 است.
آنتی ژن تیپ 1 بیشتر در ترشحات به آنتی ژنهای ABO تبدیل می شود و آنتی ژن نوع 2 بیشتر در غشاء RBC به آنتی ژن های ABO تبدیل می شود.
در غشاء RBC اغلب ساختمان آنتی ژنهای ABO به صورت گلیکولیپید است ولی در ترشحات اغلب به صورت گلیکوپروتئین است.
آنتی ژن پایه از طریق ان استیل گالاکتوز به پروتئین ها متصل می شود و از طریق گلوکز به لیپیدها متصل می شود.
در غشاء RBC، آنتی ژنهای ABO اغلب با ساختمان فسفولیپید غشاء، به خصوص اسفنگومیلین در ارتباط است.
نحوه سنتز آنتی ژن H:
ژن H به صورت اتوزوم غالب است.ژن غالب آن H و ژن مغلوب آن h است.
این ژن کد کننده آنزیم فوکوزیل ترانسفراز (FT) است که آنزیم فوق باعث اتصال قند L فوکوس به گالاکتوز انتهایی آنتی ژن پایه می شود و ایجاد آنتی ژن H را میکند.
برای ایجاد آنتی ژن های ABO حتما باید آنتی ژن H تولید شود درنتیجه در افرادیکه گروه خون O بمبئی (hh) دارند این آنتی ژن ساخته نشده و بدنبال آن آنتی ژن های ABO تولید نمی شوند.
نحوه سنتز آنتی ژن A:
آنتی ژن A تولید آنزیم ان استیل گالاکتوز آمین ترانسفراز می کند و
این آنزیم باعث اتصال قند استیل گالاکتوز به گالاکتوز انتهایی آنتی ژن H می شود و ایجاد آنتی ژن A را می کند.
افرادی که فقط ژن A را دارند دارای آنتی ژن A در غشاء RBC است و گروه خونی آنها A است.
نحوه سنتز آنتی ژن B:
ژنB تولید آنزیم گالاکتوز آمین ترانسفراز می کند و این آنزیم باعث انتقال قند گالاکتوز به گالاکتوز انتهایی آنتی ژن H می شود و تولید آنتی ژن B را می کند.
افرادی که آنتی ژن B را دارند دارای گروه خونی B هستند.
انواع گروههای خونی سیستم ABO از نظر آنتی ژن و ژنتیک:
قدرت ژن آنتی ژن B به حدی است که توانایی تبدیل نیمی از آنتی ژنهای H را به آنتی ژن مورد نظر را دارند به همین خاطر بیش از نصف آنتی ژن H به صورت دست نخورده در گروه خونی B باقی می ماند
(چیزی حدود 1.5 میلیون آنتی ژن H در سطح گلبولهای قرمز وجود دارد)
توانایی ژن A در حدود 800 هزار آنتی ژن A در غشاء RBC است و توانایی ژن B کمتر از 800 هزار است.
آنتی ژن های سیستم ABO از هفته پنجم تا ششم جنینی شاخته می شود و در 2 تا 4 سالگی مقدار آن ها به میزان بالغین می رسد.
در نوزادان آنتی ژن های ABO به صورت خطی است ولی در بالغین آنتی ژنها به صورت خوشه ای استT به همین خاطر قدرت ایمنی زائی آنها در بالغین بیشتر است.
در مراحل بلوغ RBC ها اولین آنتی ژن که ABO را سنتز می کند CFU-E است به همین خاطر آنتی ژن های ABO در غشاء سلولهای پیشساز و Stem cell وجود ندارد در پیوند مغز استخوان نیاز به هم گروه بودن ABO نیست.
سیستم مترشحه و یا Secretory:
نزدیک به 78% افراد هم زمان با آنتی ژنهای غشاء سلولی آنتی ژنهای سیستم ABO را در ترشحات هم تولید می کنند در حالیکه در افراد غیرمترشحه آنتی ژنهای ABO در ترشحات مشاهده نمی شود.
این ژن مترشحه یا سکرتور به صورت اتوزوم غالب به ارث می رسد و
ژنوتایپ آن در حالت غالب بصورت Se و فرم مغلوب آن بصورت se نشان داده می شود و
افرادی که به صورت هموزیگوت که به صورت se و se است، غیر مترشحه گویند.
اغلب آنتی ژن پایه تیپ 1 در ترشحات تولید می شود و سلولهای ترشح کننده آنتی ژنهای ABO سلولهای اندوتلیال ترشحی می باشند.
در ترشحاتی مثل اشک، بزاق، شیر، ادرار و سایر ترشحات این آنتی ژنها تولید می شود.
تنها استثناء مربوط به مایع مغزی نخاعی است که فاقد آنتی ژنهای ABO است گروه بندی ABO از نظر ترشحات بیشتر در پزشکی قانونی کاربرد دارد.
آنتی بادی های سیستم ABO:
آنتی بادی ها از کلاس IgM بود که به آنتی بادی های سرد معروف هستند ،
چرا که این آنتی بادی ها دارای فعالیت وسیع الطیفی از نظر دما داشته و می توانند
در دمای 4 تا 37 درجه سانتی گراد، به صورت قوی فعالیت می کنند.
توانایی فعال کردن کپلمان را بطور تنهایی دارند و ممکن است باعث همولیز بشوند.
تعریف قانون لندشتاینر: طبق این قانون هر فرد به صورت طبیعی آنتی بادی بر علیه آنتی ژنهایی که خود فاقد آن است را در سرم خود داراست این آنتی بادی از اوایل دوران زندگی در سرم فرد ساخته می شود که اصطلاحا به آنها آنتی بادی های طبیعی می گویند.
برای مثال در گروه خونی A، آنتی بادی بر علیه B و یا Anti-B و در گروه خونی B،
آنتی بادی برعلیه گروه خونی A و یا Anti A وجود دارد، در گروه خونی AB هیچ آنتی بادی نیست و
در گروه خونی O آنتی بادی از هر دو نوع یعنی Anti A، Anti B و Anti AB دیده می شود.
در گروه خونی بمبئی Anti H، Anti A، Anti B و Anti AB وجود دارد.
آنتی بادی های سیستم ABO از ماه سوم تا ششم دوران نوازادی شروع به ساخته شدن می کنند
با افزایش سن تیتر آن نیز افزایش می یابد و در 5 سالگی به میزان بالغین می رسد.
میانگین تیتر Anti A در گروه خونی B در حدود 1 به 256 است ولی در محدوده 32 تا 2048 می تواند متغیر باشد
میانگین تیتر Anti B در گروه خونی A در حدود1 به 64 است و در محدوده 8 الی 512 می تواند تغییر یابد.
عیار Anti A در گروه خونی O بیشتر از Anti B است.
نکته:
در بین آنتی بادی های سیستم ABO فقط Anti AB به شکل IgG دیده می شود
در گروه خونی O در 50% موارد IgM و 50% موارد به صورت IgG است نکته جالب این است که
هر 2 آنتی بادی از نوع سرد و طبیعی توانایی فعال کردن کمپلمان را دارند ولی
فقط Anti AB از نوع IgG از جفت عبور کرده و ایجاد آنمی همولیتیک نوزادان می کند.
سیستم RH:
در سال ۱۹۴۰، لندشتاینر و وینر نشان دادند آنتیبادی هایی که علیه گلبولهای قرمز میمون رزوس (Rhesus) تولید میگردد، قادرند گلبولهای قرمز ۸۵٪ از جمعیت انسانی را نیز آگلوتینه نمایند.
این آنتیبادیها علیه مولکولی که (Rh) نامیده شده، بهوجود میآمدند و افرادی را که واجد این
مولکول بودند Rh مثبت نام گرفتند و به ۱۵ درصد بقیه که فاقد این مولکول بودند، افراد Rh منفی اطلاق گردید.
آنتیبادی های طبیعی علیه آنتیژنهای Rh در بدن تولید نمیشوند،
بهعنوان مثال گروه خونی -O آنتیژنهای Rh و A و B را ندارد.
آنتیژن D:
گلبول های قرمز انسان علاوه بر آنتیژن گروه خونی ممکن است دارای آنتیژن D نیز باشند
که در این صورت Rh مثبت نامیده میشوند.
اگر گلبولهای قرمز فاقد این پادتن باشند Rh منفی میباشند، هنگام انتقال خون علاوه بر
تطبیق گروههای خونی مطابقت Rh نیز باید بررسی شود.
روش آزمایش گروه خونی:
آزمایشات گروه خون به دو روش کلی سل تایپ Cell Typing یا Forward Typing و
بک تایپ Back Typing یا Reverse Typing می توان انجام داد.
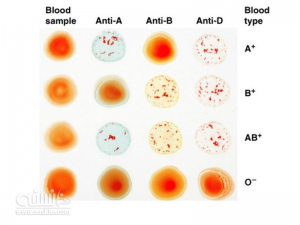
در روش سل تایپ از روی آنتی ژن سطح گلبول های قرمز پی به گروه خونی خواهیم برد و
در روش بک تایپ از با استفاده از سرم فرد و آنتی بادی های موجود در سرم پی به گروه خونی خواهیم برد.
هر کدام از روش ها مزایای خود را دارند.
روش سل تایپ خود به دو دسته ی اسلایدی و لوله ای تقسیم می شود. ابتدا به روش انجام سل تایپ مپردازیم.
سل تایپ Cell Typing:
روش اسلاید Slide Methods
1. از هر کدام از آنتی بادی های A و B و D روی اسلاید تمیز بریزید
(در هنگام ریختن احتیاط کنید این آنتی بادی با یکدیگر مخلوط نشوند).
2. یک قطره از گلبول های قرمز 40% را به هر کدام از آنتی بادی ها اضافه نمایید
(سوسپانسیون با غلظت بالای 40% در روش اسلایدی می تواند واکنش ضعیف به همراه داشته باشد).
3. با اپلیکاتور به صورت چرخشی ترکیب خون و آنتی بادی ها را به خوبی مخلوط نمائید.
(توجه داشته باشید برای مخلوط کردن هر کدام از قطره ها، اپلیکاتور جدید استفاده نمایید).
-
4. با حرکت چرخشی اسلاید نتیجه آگلوتینا را در عرض 30 ثانیه الی 2 دقیقه بخوانید.
از گلبول های A، B و O مثبت و منفی استاندارد به عنوان کنترل استفاده نمایید.
مشاهده آگلوتینه در هر کدام از ترکیب خون و آنتی بادی، نشان دهنده وجود آن آنتی ژن است.
روش لوله ای Tube Methods
1. گلبول های قرمز را با سرم فیزولوژی (NaCl 0.85%) سه بار بشویید.
به این ترتیب سوسپانسیون 2-5% تهیه شده.
-
2. سوسپانسیون 2-5 درصد گلبول های قرمز در سرم فیزیولوژی تهیه نمایید.
-
3. سه لوله برای آنتی A، آنتی B، آنتی D مشخص نمایید.
-
4. یک قطره از هر معرف را به لوله های نام گذاری شده مرحله قبل بریزید.
-
5. یک قطره از سوسپانسیون گلبولی را به هر لوله اضافه نموده و به خوبی مخلوط نمایید.
-
6. برای مشاهده سریع، بعد از مخلوط کردن به مدت 10-20 ثانیه با سرعت 1000-1500 RPM سانتریفیوژ نمایید یا 30 دقیقه در دمای اتاق قرار دهید.
-
7. با تکان دادن دادن لوله به آرامی رسوب را از انتهای لوله جدا کنید.
-
8. نتیجه را آزمایش را به صورت چشمی یا زیر میکروسکوپ بخوانید.
هرگاه نتیجه تست لوله D منفی باشد، آزمایش کومبس غیر مستقیم به منظور جستجوی آنتی ژن های ضعیف D انجام میگیرد.
روش بک تایپ Back Typing
در این روش با استفاده از سرم فرد از نظر وجود آنتی بادی های طبیعی مورد و به منظور تایید روش سل تایپ مورد استفاده قرار میگیرد.
اهمیت بک تایپ به دلیل وجود گروه های نادر و فرعی خون است.
ابتدا سه لوله انتخاب کرده
1. لوله ی اول: سوسپانسیون 5-2% گلبول قرمز A Cell را اضافه کنید.
نکته: دقت شود که این سوسپانسیون A Cell از ترکیب خون حداقل دو نفر استفاده شود چون
یک فرد به تنهایی ممکن است دارای تعداد کمی سایت آنتیژنیک A باشد (به دلیل وجود تعدد زیر گروه های A).
-
2. لوله دوم: سوسپانسیون B Cell که از نمونه ی حداقل دو فرد استفاده شود (زیر گروه های B کمتر است).
3. لوله سوم: سوسپانسیون حداقل یک فرد با گروه خون O کافی است
(در روش بک تایپ، استفاده از Ocell الزامی نمی باشد)
4. سپس ۲ قطره سرم مجهول به هر لوله اضافه کنید
(دقت شود که نسبت سرم به سوسپانسیون 2 برابر است زیرا نمونه سرم ممکن است Ab های کمتری داشته باشد).
-
5. به آرامی محتویات لوله ها را مخلوط كنید و سپس به مدت 10-20 ثانیه با دور rpm1000-1500 سانتریفیوژ نمایید.
-
6. لوله ها را در مقابل نور به ملایمت تكان داده و از نظر آگلوتیناسیون بررسی نمایید.
-
درصورت هماهنگی و همخوانی بین Back type , Cell type نتیجه گروه خون را می توان گزارش نمود.
نکات مهم آزمایش گروه خونی:
در نوزادان کمتر از ۶ماه به دلیل نقص طبیعی آنتی بادی های سرم و در افراد مسن
به دلیل ضعف این Ab ها از cell type استفاده می شود.
در تعیین Rh فقط میتوان از روش های cell type استفاده کرد زیرا آنتی بادی Rh تنها در
سرم افرادی یافت می شود که علیه آنتی ژن Rh حساس شده اند و از کلاس IgG می باشد،
بنابراین فقط با بررسی آنتی ژن سطحی به روش سل تایپ تعیین می شود.
برای گروه خون های فرعی بدلیل تضعيف يا فقدان آنتي ژن های A يا B و يا هردو، بهتر است از Back Type استفاده شود.
در مورد گروه خونی بمبئی هم بدلیل عدم وجود Ag H و وجود Anti H از Back Type استفاده میکنیم.
مطالب زیر را حتما مطالعه کنید
آزمون های آماری دقت در آزمایشگاه های بالینی ( F Test , Anova )
مقدمه در تکمیل مباحث مربوط به آزمونهای آماری دقت، لازم به ذکر است که پیش...
اصول کنترل تجهیزات و کالیبراسیون در آزمایشگاه ها
مقدمه تجهیزات دقیق در آزمایشگاههای بالینی نقش بسیار مهمی در فرآیند تشخیص و درمان بیماریها...
راهنمای جامع مستندات در آزمایشگاه های بالینی
مقدمه مستند به هر نوع اطلاعاتی اطلاق میشود که به شکل کتبی یا دیجیتال ذخیره...
ISO 17025 کلید اعتبار آزمایشگاه های بالینی
مقدمه ایزو 17025 (ISO/IEC 17025:2017) یک استاندارد بینالمللی است که الزامات عمومی برای صلاحیت، بیطرفی...
بهبود عملکرد آزمایشگاه با کنترل خطاهای پری آنالیتیکال
چکیده خطاهای پریآنالیتیکال، که ۶۰-۷۰٪ از کل خطاهای آزمایشگاهی را تشکیل میدهند، عمدتاً ناشی از...
تحول دیجیتال در آزمایشگاه های بالینی
انقلاب هوش مصنوعی در تشخیص و استانداردسازی مقدمه ای بر هوش مصنوعی در دهههای اخیر،...







دیدگاهتان را بنویسید